糖尿病網膜症とは
糖尿病網膜症は、糖尿病腎症・神経障害とともに糖尿病の3大合併症のひとつで、日本では成人の失明原因の上位に位置します。
 網膜は眼底にある薄い神経の膜で、視力を担う重要な組織です。網膜には光や色を感じる神経細胞が敷きつめられ、無数の細かい血管が張り巡らされています。血糖値が高い状態が長く続くと、網膜の細い血管は徐々に損傷を受け、変形したりつまったりします。血管がつまると網膜に酸素が行き渡らなくなり、酸欠状態に陥ります。その結果、新しい血管(新生血管)が発生しますが、これらはもろく出血しやすい性質があります。
網膜は眼底にある薄い神経の膜で、視力を担う重要な組織です。網膜には光や色を感じる神経細胞が敷きつめられ、無数の細かい血管が張り巡らされています。血糖値が高い状態が長く続くと、網膜の細い血管は徐々に損傷を受け、変形したりつまったりします。血管がつまると網膜に酸素が行き渡らなくなり、酸欠状態に陥ります。その結果、新しい血管(新生血管)が発生しますが、これらはもろく出血しやすい性質があります。
糖尿病網膜症は、糖尿病と診断されてから数年〜10年以上経過して発症することが多く、進行するまで自覚症状がないことが特徴
「まだ見えるから大丈夫」という自己判断は危険です。糖尿病患者さまは、症状がなくても定期的な眼科検診が必要です。
糖尿病網膜症の3段階
単純糖尿病網膜症(初期)
初期の段階では、網膜に毛細血管瘤や小さな出血(点状・斑状出血)が見られます。また、血管から蛋白質や脂肪が漏れ出て硬性白斑と呼ばれるシミ状の変化が生じることもあります。
この段階では自覚症状はほとんどなく、血糖コントロールの改善により症状が軽減することもあります。網膜の状態を詳しく調べるために、蛍光眼底造影検査をおこなうことがあります。
前増殖糖尿病網膜症(中期)
単純網膜症から進行した状態です。網膜血管が広範囲で閉塞し、網膜の酸素不足が顕著になります。新生血管の形成準備が始まるこの段階では、視界のかすみなどの症状が現れることがありますが、自覚症状がない場合も少なくありません。
この段階では、多くの場合、網膜光凝固術(レーザー治療)が必要になります。
増殖糖尿病網膜症(進行期)
重症な段階で、網膜や硝子体に向かって新生血管が伸びてきます。新生血管の壁が破れると硝子体出血を起こし、視野に黒い影や飛蚊症、急な視力低下などの症状が現れます。
さらに進行すると、線維性の増殖組織が形成され、網膜を引っ張る力が働いて牽引性網膜剥離を起こすことがあります。この段階では硝子体手術が必要となりますが、手術が成功しても視力の回復が難しい場合もあります。年齢が若いほど進行が早いため、特に注意が必要です。
糖尿病黄斑症
黄斑は網膜中心部の視力を担う最も重要な部分です。ここに毛細血管瘤が多発したり血液成分が漏出したりすると、黄斑浮腫(むくみ)が生じます。これを糖尿病黄斑症と呼びます。
糖尿病黄斑症は初期段階でも発症し、中心視力の低下を引き起こす深刻な合併症です。光干渉断層計(OCT)検査で診断が可能です。
糖尿病網膜症の治療法
網膜光凝固術(レーザー治療)
網膜光凝固術は通院でおこなうレーザー治療です。主な目的は、網膜の酸素不足を解消し、新生血管の発生予防や減少を図ることです。
この治療では、網膜の一部を犠牲にすることで全体の網膜機能を守ります。治療後に視力回復は期待できず、現状維持が主な目的であることを理解しておく必要があります。網膜症の進行度によって、レーザーの照射範囲や回数が異なります。
早期に治療を始めることで、将来の失明リスクを大幅に減らすことができます。
硝子体手術
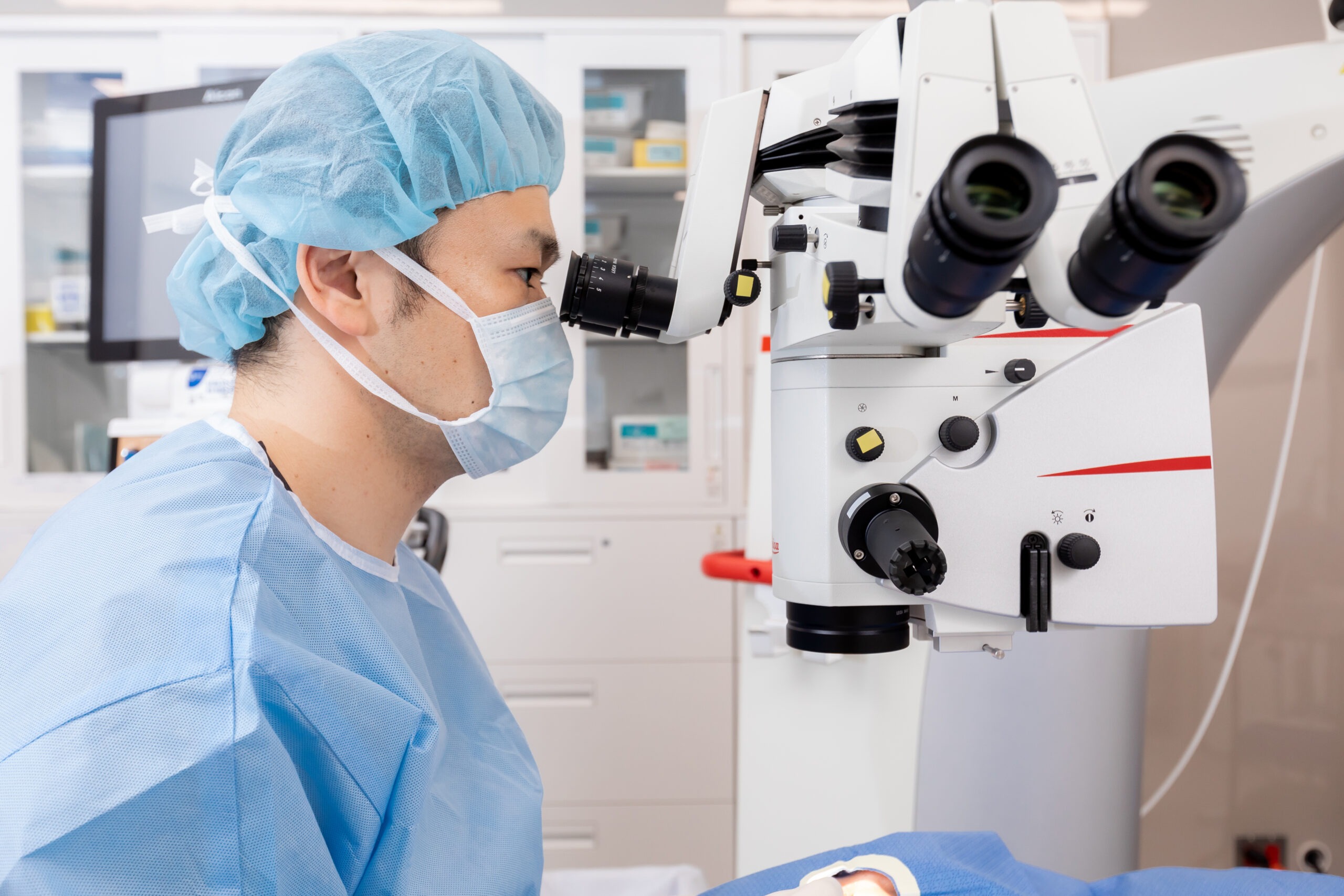 レーザー治療で進行を抑えられなかった場合や、すでに硝子体出血や網膜剥離が起きている場合におこなわれる手術です。眼球に小さな穴を開け、出血や増殖組織を除去し、網膜を元の位置に戻します。眼科手術の中でも高度な技術を要する治療で、専門医による手術が必要です。
レーザー治療で進行を抑えられなかった場合や、すでに硝子体出血や網膜剥離が起きている場合におこなわれる手術です。眼球に小さな穴を開け、出血や増殖組織を除去し、網膜を元の位置に戻します。眼科手術の中でも高度な技術を要する治療で、専門医による手術が必要です。
てるばやし眼科の糖尿病網膜症診療
てるばやし眼科では、糖尿病網膜症の早期発見・早期治療に力を入れています。糖尿病をお持ちの方は、視力低下や視界の異常がなくても、年に1回以上の定期検診をおすすめします。
当院での検査・治療
- 眼底検査
- 蛍光眼底造影検査
- 光干渉断層計(OCT)検査
- 網膜光凝固術(レーザー治療)
- 硝子体手術





